發佈時間:2025年5月23日更新時間:2025年6月18日
肝硬化症狀 是什麼、診斷方式、治療該怎麼做
肝硬化 Article
目录
肝硬化是什麼?它是肝臟長期受損後形成的不可逆纖維化。肝硬化症狀包括疲倦、黃疸、腹水等,需透過血液檢查、超音波等診斷方式確認。治療肝硬化該怎麼做?應戒酒、控制飲食,搭配藥物與定期追蹤,晚期可能需肝移植。早期發現並積極治療是延緩病情惡化的關鍵!
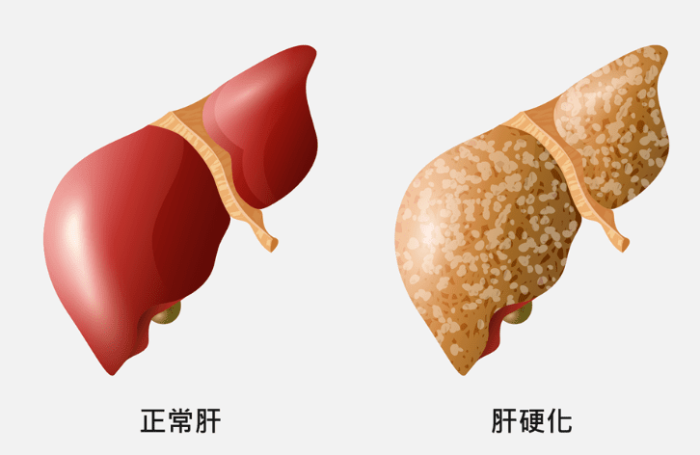
一、肝硬化是什麼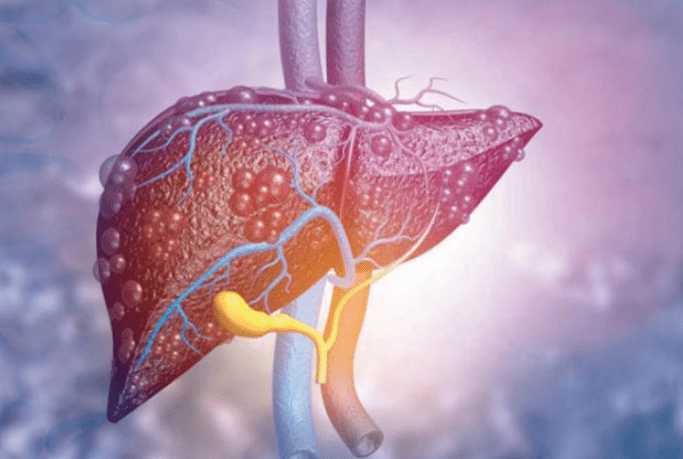
肝硬化是指肝臟在長期損傷後,正常肝小葉結構被破壞,由纖維隔膜分隔的再生結節所取代的不可逆病變。根據2022年世界胃腸病學組織(WGO)指南,其病理特徵包括:
- 結構重塑:肝小葉架構完全破壞
- 纖維化:膠原蛋白沉積形成橋接纖維隔
- 血管改建:肝內血流動力學顯著改變
- 再生結節:直徑>3mm的增生肝細胞團塊
二、肝硬化發生機制
肝硬化的發展是多因素參與的漸進過程,主要透過以下病理生理途徑:
2.1 病因學分類
- 病毒感染:B型(HBV)、C型(HCV)肝炎病毒是亞洲主要致病原
- 酒精性肝病:每日攝入乙醇>30g(男性)或>20g(女性)持續5年以上
- 非酒精性脂肪肝炎(NASH):與代謝症候群密切相關
- 自體免疫疾病:原發性膽汁性膽管炎(PBC)、自體免疫肝炎(AIH)
- 遺傳代謝異常:血色素沉著症、Wilson氏病、α1-抗胰蛋白酶缺乏症
2.2 細胞分子機制
肝星狀細胞(Hepatic stellate cells, HSCs)活化是纖維化的核心環節。當肝細胞受損時:
- 庫佛氏細胞釋放TGF-β、PDGF等細胞因子
- HSCs轉化為肌纖維母細胞,分泌Ⅰ、Ⅲ型膠原蛋白
- 金屬蛋白酶抑制劑(TIMPs)上調,抑制基質降解
- 血管內皮生長因子(VEGF)促進血管新生
三、肝硬化症狀
肝硬化症狀呈現明顯的階段性差異,肝硬化症狀可分為代償期與失代償期:
3.1 肝硬化症狀:代償期表現
- 非特異性症狀:疲倦(76%患者)、食慾減退、體重下降
- 肝掌:手掌大魚際肌群發紅
- 蜘蛛痣:多見於上腔靜脈分布區域
- 輕度脾腫大:門脈壓力早期升高表現
3.2 肝硬化症狀:失代償期表現
肝硬化症狀出現門脈高壓或肝功能衰竭徵象:
- 腹水:最常見的失代償表現(50%患者)
- 食道靜脈曲張出血:致死率達20-30%
- 肝性腦病變:血氨升高導致意識障礙
- 黃疸:血清膽紅素>2.5mg/dL
- 凝血功能異常:INR>1.5
- 肝肺症候群:動脈血氧分壓<70mmHg
四、肝硬化的診斷方式
需結合臨床評估、實驗室檢查與影像學肝硬化的診斷方式:
4.1 實驗室檢查
- 肝功能檢測:
- AST/ALT比值>2(酒精性肝病特徵)
- 白蛋白<3.5g/dL
- 凝血酶原時間延長
- Child-Pugh分級:評估疾病嚴重度(分A、B、C三級)
- MELD評分:計算公式=3.8×ln(膽紅素mg/dL)+11.2×ln(INR)+9.6×ln(肌酐mg/dL)+6.4
4.2 影像學檢查
- 腹部超音波:肝表面結節狀、脾腫大、門靜脈直徑>13mm
- 彈性超音波(FibroScan):肝硬度值(LSM)>12.5kPa提示肝硬化
- CT/MRI:右葉萎縮、左葉/尾葉代償性增生
- 肝靜脈壓力梯度測量(HVPG):金標準,>10mmHg為臨床顯著門脈高壓
4.3 組織病理學
肝穿刺活檢仍是診斷金標準,依Metavir分期:
- F0:無纖維化
- F1:門脈區纖維化
- F2:門脈周圍纖維化
- F3:橋接纖維化
- F4:肝硬化
五、治療肝硬化該怎麼做
治療需針對病因控制、併發症管理與肝移植評估三方面:
5.1 病因治療
- B型肝炎:恩替卡韋(Entecavir)、替諾福韋(Tenofovir)長期抗病毒
- C型肝炎:直接抗病毒藥物(DAA)治療12週,治癒率>95%
- 酒精性肝病:嚴格戒酒配合營養支持
- 自體免疫肝炎:皮質類固醇與azathioprine
5.2 門脈高壓處置
- 一級預防:非選擇性β阻斷劑(Propranolol、Carvedilol)
- 急性出血:
- 內視鏡靜脈結紮(EVL)
- 生長抑素類似物(Octreotide)
- 經頸靜脈肝內門體分流術(TIPS)
- 腹水治療:限鈉(<2g/日)、利尿劑(Spironolactone+Furosemide)、治療性穿刺
5.3 肝性腦病變管理
- 一線藥物:乳果糖(Lactulose)維持每日2-3次軟便
- 二線選擇:利福昔明(Rifaximin)550mg bid
- 蛋白質限制:急性期0.5g/kg/day,穩定後逐漸增加
5.4 肝移植評估
當出現下列情況應轉介移植中心:
- MELD評分≥15分
- 反覆靜脈曲張出血
- 頑固性腹水
- 肝肺症候群
- 小肝癌符合米蘭標準
六、預後與追蹤
根據2023年歐洲肝病研究學會(EASL)數據:
- 代償期肝硬化5年存活率約80-90%
- 失代償期降至50-60%
- 肝移植後5年存活率>70%
定期追蹤重點包括:
- 每6個月腹部超音波+AFP篩檢肝癌
- 內視鏡監測靜脈曲張(依風險分層)
- 骨密度檢測(慢性肝病易併發骨質疏鬆)
七、最新研究進展
近年重要發展方向:
- 抗纖維化治療:如FXR受體激動劑(Obeticholic acid)
- 微生物組調控:糞便微生物移植(FMT)臨床試驗
- 幹細胞療法:間質幹細胞(MSCs)促進肝臟再生
- 人工肝支持系統:分子吸附再循環系統(MARS)
肝臟研究院團隊溫馨提醒:肝硬化是多病因導致的終末期肝病,早期診斷與病因控制是改善預後的關鍵。臨床醫師需熟悉其複雜的病理生理機制與系統性治療策略,對於失代償患者應及時轉介肝移植評估。未來隨著抗纖維化藥物的發展與精準醫學的應用,可望改變現有的治療格局。
Calendar
| 一 | 二 | 三 | 四 | 五 | 六 | 日 |
|---|---|---|---|---|---|---|
| 1 | 2 | 3 | 4 | |||
| 5 | 6 | 7 | 8 | 9 | 10 | 11 |
| 12 | 13 | 14 | 15 | 16 | 17 | 18 |
| 19 | 20 | 21 | 22 | 23 | 24 | 25 |
| 26 | 27 | 28 | 29 | 30 | 31 | |
發佈留言